ООО "ПРОПИОНИКС"
| пн-пт с 09:00 до 18:00 | |
Значение метода МСММ при рецидивирующем течении хронического фарингита
Клинико-диагностическое значение метода масс-спектрометрии микробных маркеров при рецидивирующем течении хронического фарингита

Статья посвящена применению нового метода диагностики — масс-спектрометрии микробных маркеров при хроническом фарингите (ХФ) рецидивирующего течения. Данный метод основан на количественном определении маркеров микроорганизмов: жирных кислот, альдегидов, спиртов и стеролов непосредственно в клиническом материале (мазках из горла). Технология позволяет определять по уровню микробных маркеров концентрацию 57 микроорганизмов в клиническом материале в течение 3 часов после его поступления в лабораторию.
Хронический фарингит (ХФ) — социально значимая проблема: до 5% трудоспособного населения РФ и более 70% пациентов, обращающихся к оториноларингологам, страдают ХФ [1]. Жалобы на постоянные боли, першение в зеве, ощущение слизи, «комка в горле», длительный приступообразный кашель, нарушение сна беспокоят пациентов в течение многих лет. Лечение у оториноларингологов и иммунологов часто дает временный эффект, в связи с чем у лиц с ХФ значительно снижено качество жизни [2].
В настоящее время основными этиологическими факторами при ХФ являются: Streptococcus группы А, С и G, Staphylococcus spp., Streptococcus pneumoniae, Chlamydia trachomatis, Moraxella catarrhalis, Candida spp., грамотрицательные бактерии [3–5]. При обострении ХФ имеют значение вирусы (адено-, рино-, герпесвирусы).
Лечение ХФ включает местные антисептики и анестетики, иммунотерапию (Имудон, Полиоксидоний, Ликопид, лизаты бактерий, др.), по показаниям применяется системная антибактериальная терапия. Однако комплексная терапия в большом числе случаев оказывает временный эффект — рецидивирующее течение ХФ отмечается у более 40% пациентов [6].
Материалы и методы исследования
В настоящей работе впервые при ХФ рецидивирующего течения применили новый метод диагностики — масс-спектрометрию микробных маркеров (МСММ). Данный метод основан на количественном определении маркеров микроорганизмов: жирных кислот, альдегидов, спиртов и стеринов непосредственно в клиническом материале (мазке из зева) при ХФ. Технология позволяет определять по уровню микробных маркеров концентрацию 57 микроорганизмов (105 клеток/грамм) в клиническом материале через три часа после его поступления в лабораторию [7, 8]. По содержанию маркеров далее, с помощью математических методов, производится пересчет их уровня на количество микробных клеток на грамм биоматериала.
По результатам проведенного исследования выдается заключение в виде таблицы, включающей следующие показатели: общее содержание микроорганизмов, суммарный уровень токсинов, содержание полезного вещества — плазмалогена, наличие (или отсутствие) 57 микроорганизмов и их концентрация. Проводится сравнение показателя пациента с нормативными значениями (повышение значения более чем в 2 раза считается значимым отклонением от нормы).
В зеве при ХФ с помощью МСММ определяли следующие микроорганизмы:
- кокки и бациллы (Bacillus cereus, Bacillus megaterium, Enterococcus spp., Streptococcus spp., Streptococcus mutans, Staphylococcus aureus, Staphylococcus epidermidis);
- анаэробы (Bacteroides hypermegas, Bacteroides fragilis, Bifidobacterium spp., Blautia coccoides, Clostridium spp. (группа C. tetani, Clostridium difficile, Clostridium hystolyticum/Str. pneumoniae, Clostridium perfringens, Clostridium propionicum, Clostridium ramosum), Eubacterium spp., Eggerthella lenta, Fusobacterium spp., Haemophilus spp., Lactobacillus spp., Peptostreptococcus anaerobius 18623, Peptostreptococcus anaerobius17642, Prevotella spp., Propionibacterium spp. (Propionibacterium acnes, Propionibacterium freudenreichii, Propionibacterium jensenii), Ruminicoccus spp., Veillonella spp.);
- актинобактерии (Actinomyces spp., Actinomyces viscosus, Corynebacterium spp. Nocardia, spp., Nocardia asteroides, Mycobacterium spp., Pseudonocardia spp., Rhodococcus spp., Streptomyces spp., Streptomyces farmamarensis);
- энтеробактерии (семейство Enterobacteriaceae, Helicobacter pylori, Campylobacter mucosalis);
- грамотрицательные палочки (Alcaligenes spp., Kingella spp., Flavobacterium spp., Moraxella spp., Acinetobacter spp., Porphyromonas spp., Pseudomonas aeruginosa, Stenotrophomonas maltophilia);
- грибы и дрожжи (Aspergillus spp., Candida spp., кампестерол, ситостерол);
- вирусы и бактерии (Herpes spp., цитомегаловирус, вирус Эпштейна–Барр, Chlamydia trachomatis).
В приложении к заключению представлены антибактериальные препараты с учетом клинически значимых микроорганизмов.
Метод имеет разрешение для диагностического использования с 2010 г. (разрешение на применение новой медицинской технологии ФС № 2010/038 от 24 февраля 2010 г. выдано Федеральной службой по надзору в сфере здравоохранения и социального развития). Несмотря на большие клинические возможности МСММ, его применение в практической медицине затруднено из-за «сложности клинической трактовки результатов». В связи с этим целью настоящей работы является разработка интерпретации данных МСММ при ХФ.
МСММ позволяет оценивать суммарное содержание микроорганизмов, уровни эндотоксина, плазмалогена.
Суммарное содержание микроорганизмов значительно повышается при неблагоприятном состоянии слизистых носоглотки, в том числе при снижении местного иммунитета (при этом могут быть местно снижены: активность фагоцитов, продукция секреторного иммуноглобулина А, др.), что характерно для пациентов с ХФ, условно-патогенная микрофлора увеличивается в количестве и приобретает патогенные свойства.
Эндотоксин представляет собой липополисахарид (ЛПС), который вырабатывается в основном грамотрицательными микроорганизмами, клостридиями (C. tetani) и др., вызывает симптомы интоксикации [9].
Плазмалоген — это альдегидогенный липид, который вырабатывается кишечной микробиотой в норме: эубактериями, бифидобактериями, пропионобактериями, клостридиями (они составляют более половины колонизации кишечной стенки) [10]. Плазмалоген защищает от окисления ненасыщенные жирные кислоты, регулирует высвобождение из клеток холестерина. Максимальное его количество обнаружено в миелине нервных клеток, сердечной мышце, почках, сперме [11], в значимых — патогенных, условно-патогенных микроорганизмах (микробах, грибах, вирусах).
Клиническая характеристика пациентов
Проведено обследование 62 пациентов с ХФ (мазок из задней стенки глотки, зева, метод МСММ). Среди обследованных лиц: мужчин было 18, женщин — 44. Возраст пациентов колебался от 25 до 63 лет, средний возраст — 39,7 года.
Длительность ХФ колебалась от 4 до 29 лет, средняя продолжительность болезни составила 16,3 года. Все пациенты отмечали рецидивирующее течение ХФ, они неоднократно проходили лечение у оториноларингологов, иммунологов.
Катаральная форма ХФ отмечена у 40% лиц, атрофическая — у 10%, гиперпластическая — у 50% лиц. 80% пациентов имели лимфаденопатию шейных лимфоузлов.
Сопутствующие заболевания: у 10% больных имела место герпесвирусная инфекция (лабиальная форма), у 5% лиц — хроническая Эпштейна–Барр-вирусная инфекция (перенесли инфекционный мононуклеоз, в крови отмечался повышенный уровень IgG к капсидному, ядерному антигенам вируса Эпштейна–Барр, на момент исследования в зеве методом полимеразной цепной реакции — вирус Эпштейна–Барр не выявлялся), у 70% — хронический тонзиллит (из них 20% имели гиперплазию миндалин), 20% лиц перенесли тонзилэктомию, частые острые респираторные вирусные инфекции — 25% лиц, у 20% — хронический синусит, у 10% — хронический гайморит, 5% имели хронический стоматит (рецидивирующее течение). В обследованную группу не включены пациенты с системными заболеваниями (которые могут возникать при осложненном течении ХФ, хронического тонзиллита). У большей части обследованных имели место несколько сопутствующих заболеваний.
Все пациенты с ХФ в период проведения обследования МСММ имели жалобы на боль, першение в горле, стекание слизи по задней стенке глотки.
Результаты и обсуждение
У обследованных пациентов (n = 62) определяли следующие показатели:
- суммарное содержание микроорганизмов;
- уровень токсинов, плазмалогена;
- количество значимых — патогенных, условно-патогенных микроорганизмов (микробы, грибы, вирусы).
1. Определяли суммарное содержание микроорганизмов (рис. 1) в мазке из зева методом МСММ. Как следует из рис., у 85% пациентов данный показатель увеличен:
- у 40% — от 11 до 15 раз;
- у 28% пациентов — от 6 до 10 раз;
- у 23% увеличение колебалось от 2 до 5 раз по сравнению с нормой;
- у 9% увеличение менее чем в 2 раза.

2. Оценивали уровень эндотоксина. Как следует из рис. 2, у 87% пациентов с ХФ увеличено содержание эндотоксина в мазке из зева:
- у 48% лиц показатель увеличен от 2 до 5 раз по сравнению с нормой;
- у 28% — от 6 до 10 раз;
- у 9% — от 11 до 20 раз;
- у 15% — от 21 до 50 раз.
3. Определяли количество плазмалогена у пациентов с ХФ (рис. 3). Как следует из полученных результатов, продукция плазмалогена снижена у 71% пациентов с ХФ:
- у 61% лиц — от 2 до 5 раз;
- у 11% — от 6 до 10 раз;
- у 9% — от 11 до 20 раз;
- у 12% — от 21 до 50 раз;
- у 2% — от 51 до 100 раз;
- у 5% — от 101 и более.

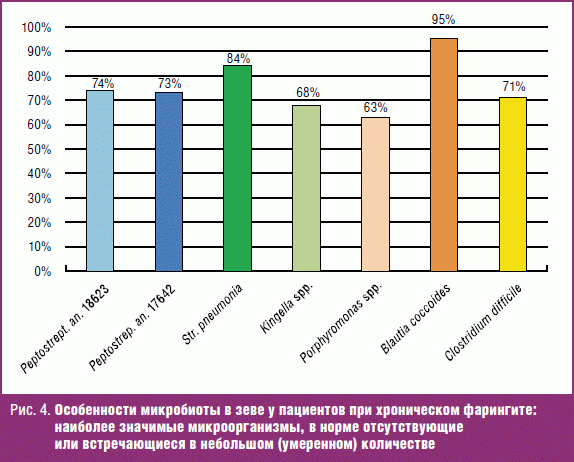
4. Проведено выявление в зеве у лиц с рецидивирующим течением ХФ методом масс-спектрометрии микроорганизмов, которые в норме не встречаются или встречаются в количествах до 80 × 105 клеток на 1 грамм. К ним относятся:
- анаэробные Peptostreptococcus spp., Streptococcus pneumoniae;
- грамотрицательные бактерии — Kingella spp., Porphyromonas spp. и др.;
- некоторые виды клостридий (Blautia coccoides, Clostridium difficile).
На рис. 4 представлены частота встречаемости данных микроорганизмов (в виде процента лиц с повышенным содержанием данных микроорганизмов) и степень их повышения.
5. Проведено определение содержания маркеров условно-патогенных микроорганизмов, которые в зеве в норме встречаются в достаточно большом количестве (от 100 до 900 × 105 на 1 грамм).
У лиц с ХФ их уровень значительно увеличивается (рис. 5) [12, 13]. Как следует из рис. 5, основными микроорганизмами из данной группы при ХФ являются: Streptococcus spp., Staphylococcus aureus, Bacteroides fragilis, Clostridium spp. (группа C. tetani), Eubacterium spp., Eggerthella lenta, Nocardia spp.

6. Проведена оценка уровня вирусов группы герпеса — цитомегаловируса и герпеса (рис. 6, 7).
По результатам анализа (рис. 6) было установлено, что содержание маркеров цитомегаловируса (метод МСММ) превышает норму у 79% пациентов:
- у 39% — от 11 до 20 раз;
- у 29% — от 21 до 50 раз;
- у 18% — от 6 до 10 раз;
- у 10% — от 51 до 100 раз;
- у 4% людей с ХФ повышение — от 2 до 5 раз.
У пациентов с ХФ наблюдается увеличение уровня Herpes spp. (рис. 7). Повышение содержания маркеров герпеса обнаружено у 45% пациентов с ХФ:
- у 46% — от 6 до 10 раз;
- у 25% — от 21 до 50 раз;
- у 14% — от 11 до 20 раз;
- у 11% превышение по сравнению с нормой — от 2 до 5 раз;
- у 4% — свыше 51 раза, что указывает на значимость данного вируса в патогенезе рецидивирующего течения ХФ.
Показатель вируса Эпштейна-Барр превышен у 8% пациентов с ХФ по сравнению с нормой.
7. Определяли содержание грибковых маркеров в зеве при ХФ: Aspergillus spp., Candida spp., кампестерол, ситостерол (микроскопические грибы).
Повышение уровня грибковых маркеров Aspergillus spp. обнаружено у 47% пациентов:
- у 76% повышение — от 2 до 5 раз;
- у 24% более чем в 5 раз.
Повышение уровня Candida spp. выявлено у 45% пациентов:
- у 100% повышение — от 2 до 5 раз;
- у остальных лиц — увеличение менее чем в 2 раза.
8. Выявлена общая закономерность у всех обследованных пациентов с рецидивирующим течением ХФ (n = 62):
8.1. Повышено содержание грамотрицательных бактерий (Kingella spp. и др.), в связи с этим можно предположить, что пациенты с ХФ находятся в группе повышенного риска развития осложненного течения уже имеющихся инфекционно-воспалительных процессов [14] в урогенитальной области, появления урогенитальных заболеваний при наследственной предрасположенности, неблагоприятных условиях (переохлаждение, дисфункции яичников, риск заболеваний, передающихся половым путем, др.).
8.2. Увеличено содержание кампилобактера (это микроорганизм, который встречается при заболеваниях желудка, при гастроэзофагальных нарушениях), данное наблюдение подтверждают описанные в литературе данные о том, что в патогенезе рецидивирующего ХФ имеют значение хронические гастриты и «гастроэзофагальные нарушения» [15].
Заключение и выводы
1. Метод масс-спектрометрии микробных маркеров (57 микроорганизмов) в мазке из зева у пациентов с рецидивирующим течением ХФ может быть рекомендован как дополнительный к основным методам диагностики (посевы, полимеразная цепная реакция из зева) в сложных клинических случаях и при неэффективности терапии.
2. Новыми критериями эффективности терапии при ХФ может являться нормализация:
- исходно повышенного общего количества микробиоты;
- исходно повышенного уровня эндотоксина;
- исходно сниженного содержания плазмалогена.
3. При анализе результатов МСММ из зева при ХФ клиническое значение имеет:
- повышение содержания микроорганизмов, которые в норме не встречаются или встречаются в небольшом количестве;
- повышение уровня микробиоты в 10 и более раз, которая встречается в норме в большом количестве.
4. Новый метод диагностики МСММ позволяет разработать более эффективную терапию при ХФ у конкретного пациента с учетом возможности выявления «микст-микрофлоры»: бактериальной (патогенной, условно-патогенной — в большом количестве), грибковой, вирусной в одном исследовании из одного образца в течение 3 часов.
5. Учитывая, что у всех пациентов с рецидивирующим течением ХФ увеличен уровень маркеров кампилобактера и грамотрицательных микроорганизмов, рекомендуется проведение:
- консультации гастроэнтеролога;
- консультации уролога (гинеколога);
- по показаниям — дополнительного обследования (лечения).
6. Тактика лечения пациентов с рецидивирующей формой ХФ, прошедших обследование — масс-спектрометрию по 57 микробным маркерам, при выявлении «микст-инфекции» основывается, в зависимости от полученных результатов, на применении:
- местных антисептиков в виде спреев, полосканий (Гексорал, Октенисепт, Мирамистин, Сиалор, морская вода и др.), анестетиков (при болях в горле);
- бактериофагов с широким спектром антибактериального действия (Секстафаг, Пиобактериофаг поливалентный, Интести-Бактериофаг (жидкости), Отофаг (гель));
- противовирусных препаратов с местным (Генферон, Гриппферон (спреи, капли)), системным действием (в виде инсуфляций: свечей — Кипферон, Генферон, Виферон), таблетированных форм (Валвир, Ацикловир и др.) [16];
- антигрибковых препаратов — местного и системного действия (Метрогил — гель, пимафуцин — свечи, таблетированная форма и др.);
- системной антибактериальной терапии (при выявлении патогенных бактерий в высокой концентрации, наличии признаков интоксикации, лихорадки, появлении лимфаденопатии, синдрома хронической усталости, пиелонефрита, артрита и др. (осложненном течении ХФ));
- иммунотерапии при частом рецидивировании ХФ, высоком содержании условно-патогенной микрофлоры в зеве (Имудон, Ликопид, Полиоксидоний, КИП, др.) [17];
- пробиотических препаратов, оказывающих иммунокоррегирующий эффект, антагонистическое действие на патогенные и условно-патогенные микроорганизмы в зеве при ХФ.
Источник: Клинико-диагностическое значение метода масс-спектрометрии микробных маркеров при рецидивирующем течении хронического фарингита / И. А. Снимщикова, Б. В. Агафонов, А. В. Симонова, В. В. Пчелякова, А. В. Гострый / Лечащий врач № 7/2018, С. 58-62
К подразделу Литература по применению МСММ в клинической практике
К разделу Микробиологический анализ методом МСММ
Литература
- Пальчун В. Т. и др. Оториноларингология: национальное руководство / Под ред. В. Т. Пальчуна. М., ГЭОТАР-Медиа, 2008. 960 с.
- Лопатин А. С. Лечение острого и хронического фарингита // РМЖ. 2001, т. 9, с. 16–17.
- Cohen J. F., Cohen R., Levy C. Selective testing strategies for diagnosing group A streptococcal infection in children with pharyngitis: a systematic review and prospective multicentre external validation study // CMAJ. 2015, Jan 6. 187 (1), р. 23–32.
- Shaikh N., Swaminathan N., Hooper E. G. Accuracy and precision of the signs and symptoms of streptococcal pharyngitis in children: a systematic review // J Pediatr. 2012, Mar. 160 (3), р. 487–493.
- Kalra M. G., Higgins K. E., Perez E. D. Common Questions About Streptococcal Pharyngitis // Am Fam Physician. 2016, Jul 1. 94 (1), р. 24–31.
- Геппе Н. А., Дронов И. А. Применение местных антисептических средств при остром и хроническом тонзиллофарингите у детей // Доктор.ру. 2014, № 10 (9), с. 71–75.
- Осипов Г. А., Федосова Н. Ф., Лядов К. В. Количественный in situ микробиологический анализ по липидным маркерам в биологических жидкостях с использованием метода газовой хроматографии — масс-спектрометрии // Здравоохранение и медицинские технологии. 2007, № 5, с. 20–23.
- Артюшкин С. А., Еремина Н. В. Дифференциальная диагностика и рациональная терапия вирусных поражений верхних дыхательных путей // РМЖ. 2016, № 4, с. 245-250.
- Бондаренко В. М., Мацулевич Т. В. Дисбактериоз кишечника как клинико-лабораторный синдром. Руководство для врачей, М.: ГЭОТАР-Медиа, 2007. C. 134–138.
- Федосова Н. Ф., Лядов К. В., Осипов Г. А. Новые подходы к анализу инфекционных послеоперационных и посттравматических осложнений // Инфекции в хирургии. 2010, № 2, с. 56–62.
- Jutel M., Agache I., Bonini S. et al. International consensus on allergy immunotherapy // J Allergy Clin Immunol. 2015, p. 556–568.
- Shephard A., Smith G., Aspley S. Randomised, double-blind, placebo-controlled studies on flurbiprofen 8.75 mg lozenges in patients with/without group A or C streptococcal throat infection, with an assessment of clinicians’ prediction of ‘strep throat’ // Int J Clin Pract. 2015, Jan. 69 (1), р. 59–71.
- Шайхова Х. Э., Одилова А. Совершенствование методов лечения больных с различными формами хронического фарингита // Молодой ученый. 2017, № 3, с. 270–272.
- Nakhoul G. N., Hickner J. Management of adults with acute streptococcal pharyngitis: minimal value for backup strep testing and overuse of antibiotics // J Gen Intern Med. 2013, Jun. 28 (6), р. 830–834.
- Полякова Т. С. Этиопатогенез и лечение хронического фарингита // Вестник отоларингологии. 2002, № 4, с. 45–49.
- Свистушкин В. М. и др. Возможности иммуностимулирующей терапии при респираторных инфекциях верхних дыхательных путей // Медицинский Совет. 2017, № 8, с. 8-12.
- Лучихин Л. А., Мальченко О. В. Эффективность препарата имудон при лечении больных с острыми и хроническими воспалительными заболеваниями глотки // Воспалительные заболевания слизистой оболочки полости рта, пародонта и глотки, М., 2002, C. 41–45.


